To jest gaszenie pożaru – mówią lekarze o zaniedbaniach innych chorób z powodu trwającej ponad rok pandemii. Specjaliści walczą też z poważnymi skutkami COVID-19 u pacjentów, którzy chorowali nawet kilka miesięcy wcześniej.

– Społeczeństwo zaciągnęło dług zdrowotny przez ten rok. Lęk przed kontaktem ze służbą zdrowia, teleporady, które nie zastąpią osobistego kontaktu z pacjentem, ograniczona diagnostyka i braku odpowiedniego leczenia przynosi skutki – przyznaje prof. Grzegorz Dzida z Kliniki Chorób Wewnętrznych SPSK1 w Lublinie. – Stan pacjentów jest znacznie cięższy. Mamy do czynienia z zaniedbanymi przypadkami cukrzycy, z rozwiniętymi powikłaniami chociażby w postaci stopy cukrzycowej, które w wielu przypadkach kończą się amputacją. To jest już gaszenie pożaru.
Do tego nowe przypadki cukrzycy u coraz młodszych pacjentów. – Trafiają do nas chorzy w wieku około 40 lat, a nawet obserwujemy przypadki cukrzycy o ciężkim przebiegu u osób w wieku ok. 20 lat – przyznaje prof. Dzida. – Mamy tu pewien dylemat, czy czasem te przypadki nie są wywołane wirusem SARS-CoV-2. Może on uruchamiać procesy, które prowadzą do cukrzycy typu 1 czyli zniszczenia komórek produkujących insulinę. Jednoznacznych konkluzji jeszcze jednak nie ma – dodaje lekarz.
Dramatyczne są też doniesienia psychiatrów. Po pomoc przychodzą do nich nie tylko dorośli, ale też młodzież i dzieci.
– Mamy pacjentów, którzy chorowali, nawet lekko, na COVID-19 i po kilku miesiącach zgłaszają się z całym zespołem objawów, zapominają słów, nie mogą skupić się na codziennych sprawach, wrócić do dawnej aktywności. Mają też objawy depresyjne i lękowe – wyjaśnia dr n. med. Agata Makarewicz z Kliniki Psychiatrii, Psychoterapii i Wczesnej Interwencji SPSK1. Zaznacza: – Ponadto mierzymy się z psycho-społeczno-emocjonalnymi skutkami pandemii. Izolacja, rezygnacja z aktywności czy np. dramatyczne sytuacje w rodzinie związane z chorobą, rodzą poważne skutki.
Psychiatrzy wskazują wręcz na kryzysy psychiczne. – Osoby młode potrzebują pilnej pomocy, a w Polsce nie ma aktualnie oddziału psychiatrycznego, który miałby wolne miejsca, wszędzie są kolejki. Dramatyczna jest liczba prób samobójczych i samouszkodzeń, z którymi rodzice zderzają się pierwszy raz – podkreśla dr Makarewicz. – Nawet jako specjaliści nie jesteśmy w stanie przewidzieć, która próba samobójcza była chęcią zwrócenia na siebie uwagi, a która może skończyć się śmiercią. W ubiegłym roku ponad setka dzieci do 18. roku życia w Polsce popełniła samobójstwo.
Bardzo dużo dzieci i dorosłych zgłasza się z już „przechodzonymi stanami depresyjnymi”, z powodu ograniczonego przez epidemię dostępu do leczenia.
Pocovidowych pacjentów przyjmują też dermatolodzy. – Dużym problemem wśród ozdrowieńców jest masywne wypadanie włosów. Dotyczy to ok. 1/3 pacjentów, którzy chorowali na COVID-19 i może pojawić się po kilku miesiącach, nawet po lekkiej infekcji – tłumaczy prof. Dorota Krasowska, kierownik Kliniki Dermatologii, Wenerologii i Dermatologii Dziecięcej SPSK1. – Proponujemy im m.in. terapię lampą LED emitującą czerwone światło. Aktualnie mamy ok. 20 takich pacjentów, głównie kobiety i widzimy, że ta terapia jest bardzo skuteczna. Już po miesiącu obserwujemy zahamowanie wypadania włosów, a także ich wzmocnienie.
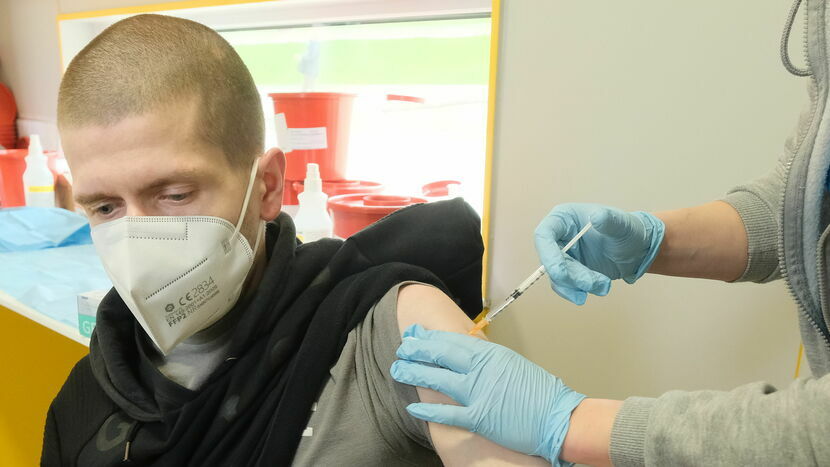
Specjaliści apelują o korzystanie ze szczepień
– Przed nami 2-3 miesiące względnego spokoju, ale wirus nie zniknął z populacji. Szczepienia to jedyna rzecz, która może nas uchronić przed powtórką tego, co było na jesieni w zeszłym roku – podkreśla prof. Krzysztof Tomasiewicz, szef Kliniki Chorób Zakaźnych SPSK1 i zwraca uwagę, że w najlepszym wypadku potrzebujemy jeszcze kilku miesięcy, żeby wytworzyć odporność populacyjną. – Tempo szczepień musi być większe. Teraz mamy ok. 6 mln osób zaszczepionych dwoma dawkami, jeśli przyjmiemy że 4-6 mln przechorowało, w dalszym ciągu nie jest to nawet połowa społeczeństwa – zaznacza lekarz.
Ze szczepień powinni też korzystać ozdrowieńcy, u których już po trzech, a w większym stopniu po sześciu miesiącach, zaczyna się gwałtowny spadek przeciwciał.